Seringkali akibat dari jenis obat tertentu, sindrom Stevens-Johnson terkadang dapat disebabkan oleh infeksi atau faktor lain.
Pengelupasan kulit adalah salah satu gejala khas dari sindrom yang dimaksud; Pasien yang menjalani perkembangannya biasanya dirawat di rumah sakit dan menjalani perawatan dan pengobatan suportif yang diperlukan. Jika sindrom ini disebabkan oleh obat-obatan, asupannya harus segera dihentikan.
Jika didiagnosis segera, prognosis umumnya baik.
dan selaput lendir (nekrolisis) yang konsekuensinya bisa sangat serius.
Insiden tahunan sindrom Stevens-Johnson adalah sekitar 1-5 / 1.000.000, oleh karena itu untungnya ini adalah reaksi yang sangat jarang.
Beberapa sumber menganggap sindrom Stevens-Johnson sebagai varian terbatas dari nekrolisis epidermal toksik (atau sindrom Lyell, jenis eritema polimorfik tertentu), yang ditandai dengan gejala yang serupa tetapi lebih luas dan parah daripada sindrom Stevens-Johnson.
Sindrom Stevens-Johnson dan Nekrolisis Epidermal Toksik: apa perbedaannya?
Gambaran gejala sindrom Stevens-Johnson dan nekrolisis epidermal toksik sangat mirip satu sama lain. Keduanya dicirikan oleh kerusakan dan deskuamasi kulit berikutnya yang, bagaimanapun, pada objek sindrom artikel mempengaruhi area tubuh yang terbatas (kurang dari 10% dari seluruh permukaan tubuh); sementara di nekrolisis epidermal toksik itu mempengaruhi area kulit yang lebih luas (lebih dari 30% dari permukaan tubuh).
Keterlibatan 15% sampai 30% dari permukaan kulit, di sisi lain, dianggap sebagai tumpang tindih antara sindrom Stevens-Johnson dan nekrolisis epidermal toksik.
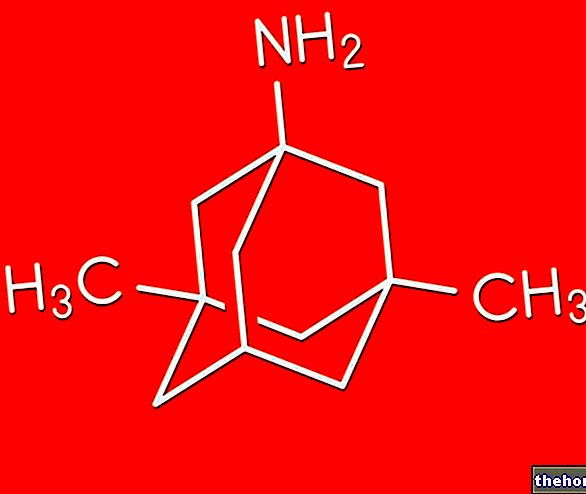
(seperti, misalnya, kotrimoksazol dan sulfasalazin);Penyebab lainnya
Kemungkinan penyebab lain yang bertanggung jawab atas timbulnya sindrom Stevens-Johnson adalah:
- Infeksi yang bersifat virus atau bakteri (khususnya, ditopang oleh: mikoplasma pneumonia);
- Pemberian beberapa jenis vaksin;
- Penyakit Graft-Versus-Host (atau GVHD).
Orang-orang apa yang berisiko terkena Sindrom Stevens-Johnson?
Risiko mengembangkan sindrom Stevens-Johnson lebih besar:
- Pada pasien HIV positif dan AIDS;
- Pada pasien dengan gangguan sistem kekebalan (misalnya, karena obat-obatan);
- Pada pasien dengan infeksi yang disebabkan oleh Pneumocystis jirovecii;
- Pada pasien dengan lupus eritematosus sistemik;
- Pada pasien yang menderita penyakit rematik kronis;
- Pada pasien dengan riwayat sindrom Stevens-Johnson sebelumnya.
Akhirnya, hipotesis adanya kecenderungan genetik tertentu terhadap perkembangan sindrom Stevens-Johnson juga telah diajukan.
;
Pada tahap ini, banyak pasien mungkin juga mengalami sensasi terbakar yang tidak dapat dijelaskan dan/atau nyeri pada kulit.
Dalam kasus sindrom Stevens-Johnson disebabkan oleh pengobatan, gejala prodromal di atas muncul dalam 1-3 minggu setelah memulai terapi.Namun, gejala kulit dan mukosa yang dijelaskan di bawah muncul setelah 4-6 minggu dari awal yang sama.
Gejala yang mempengaruhi kulit dan selaput lendir
Setelah timbulnya gejala prodromal tersebut, gejala yang mempengaruhi kulit dan selaput lendir muncul. Mereka mulai dengan "ruam datar dan merah yang umumnya dimulai pada wajah, leher dan badan dan kemudian menyebar ke seluruh tubuh. Dalam kasus khusus sindrom Stevens-Johnson, ruam ini mempengaruhi kurang dari 10% dari permukaan. jasmani.
Munculnya ruam diikuti dengan terbentuknya lepuh yang cenderung terkelupas dalam 1-3 hari, lepuh juga dapat muncul di alat kelamin, tangan, kaki, terjadi pada selaput lendir (misalnya di mulut, tenggorokan, dll.) dan bahkan mungkin melibatkan epitel internal, seperti saluran udara, saluran kemih, dll. Mata juga umumnya dipengaruhi oleh pembentukan lepuh dan krusta: bengkak, merah dan nyeri.
Selain ditandai pengelupasan kulit, kuku dan rambut rontok juga bisa ditemui.
Jelas, dalam kondisi seperti itu, pasien merasakan rasa sakit yang cukup besar yang dikaitkan dengan "pembengkakan yang sama-sama terlihat. Selanjutnya, tergantung pada area di mana lepuh terbentuk dan di mana deskuamasi terjadi, pasien mungkin mengalami kesulitan bernapas, kesulitan buang air kecil, kesulitan menjaga tubuh Anda. mata terbuka, kesulitan menelan, berbicara, makan bahkan minum.
Komplikasi Sindrom Stevens-Johnson
Komplikasi sindrom Stevens-Johnson terjadi terutama karena nekrosis dan pengelupasan kulit dan selaput lendir berikutnya. Kurangnya fungsi penghalang yang biasanya dilakukan oleh kulit, pada kenyataannya, seseorang dapat mengalami:
- Kehilangan besar elektrolit dan cairan;
- Kontraksi berbagai jenis infeksi (bakteri, virus, jamur, dll) yang juga dapat menyebabkan sepsis.
Komplikasi serius lainnya terdiri dari "mulai" insufisiensi yang mempengaruhi berbagai organ (insufisiensi multiorgan).
kulit yang menghasilkan pemeriksaan histologis, meskipun ini bukan prosedur yang sering dilakukan.
Sayangnya, diagnosis dini, ketika sindrom masih dalam masa pertumbuhan dan memanifestasikan dirinya dengan gejala prodromal, tidak selalu memungkinkan. Faktanya, karena gejala-gejala ini agak tidak spesifik, "evaluasi yang salah" dapat ditemukan, dengan konsekuensi keterlambatan dalam mengidentifikasi penyebab sebenarnya dari malaise pasien.
Penyakit apa yang tidak boleh dikacaukan dengan Sindrom Stevens-Johnson?
Manifestasi dan gejala yang disebabkan oleh sindrom Stevens-Johnson mungkin serupa dengan yang disebabkan oleh penyakit lain yang melibatkan kulit dan selaput lendir, namun tidak boleh dikacaukan. Lebih rinci, diagnosis banding harus ditempatkan dalam kaitannya dengan:
- Dell "eritema polimorfik minor dan mayor;
- Nekrolisis epidermal toksik atau sindrom Lyell, jika Anda mau;
- Sindrom syok toksik;
- Dari dermatitis eksfoliatif;
- Pemfigus.
Jika sindrom ini disebabkan oleh penggunaan obat-obatan, pengobatan dengan obat-obatan harus segera dihentikan.
Sayangnya, meskipun ada beberapa obat yang dapat diberikan untuk mencoba menghentikan perkembangan sindrom ini, tidak ada obat yang nyata untuk sindrom Stevens-Johnson. Bagaimanapun, pasien yang dirawat di rumah sakit karena sindrom tersebut harus menerima perawatan suportif yang memadai.
Terapi Pendukung
Perawatan suportif sangat penting untuk memastikan kelangsungan hidup pasien. Ini dapat bervariasi sesuai dengan kondisi yang terakhir.
- Cairan dan elektrolit yang hilang perlu diberikan secara parenteral. Hal yang sama berlaku untuk nutrisi jika pasien tidak dapat menyediakannya secara mandiri karena lesi yang dilaporkan pada kulit dan selaput lendir mulut, tenggorokan, dll.
- Pasien dengan gangguan mata perlu menjalani kunjungan spesialis dan menjalani perawatan yang ditargetkan untuk mencegah, atau setidaknya membatasi, kerusakan yang disebabkan oleh sindrom tersebut.
- Lesi kulit khas sindrom Stevens-Johnson perlu dirawat setiap hari dan diperlakukan dengan cara yang sama seperti luka bakar.
- Dengan adanya infeksi sekunder, perlu untuk melanjutkan pengobatan yang terakhir, menetapkan terapi yang sesuai terhadap patogen pemicu (menggunakan, misalnya, obat antibiotik - asalkan tidak diketahui menginduksi sindrom yang bersangkutan - obat antijamur, dll).
Obat untuk Mengurangi Durasi Sindrom Stevens-Johnson
Dalam upaya untuk menghentikan sindrom Stevens-Johnson atau dalam hal apa pun mengurangi durasinya, dimungkinkan untuk menggunakan obat-obatan, seperti:
- Siklosporin, diberikan untuk menghambat kerja sel T.
- Kortikosteroid untuk penggunaan sistemik, guna meredam aksi sistem imun, tetapi sekaligus berguna untuk menangkal rasa sakit.
- Imunoglobulin IV (IgEV) pada dosis tinggi; diberikan lebih awal. Mereka harus menahan aktivitas antibodi dan memblokir aksi ligan reseptor FAS.
Namun, penggunaan obat-obatan ini menjadi subyek perbedaan pendapat di antara para dokter.
Penggunaan kortikosteroid, pada kenyataannya, berkorelasi dengan peningkatan mortalitas dan dapat mendukung timbulnya infeksi atau menutupi kemungkinan sepsis; meskipun obat tersebut telah menunjukkan beberapa kemanjuran dalam memperbaiki lesi mata.
Demikian pula, meskipun pemberian IgEV memungkinkan untuk memperoleh hasil awal yang baik, menurut uji klinis dan analisis retrospektif, hasil akhir yang diperoleh bertentangan. Faktanya, dari eksperimen dan analisis ini, terungkap bahwa IgEV tidak hanya tidak efektif tetapi berpotensi terkait dengan peningkatan kematian.
Perawatan Lainnya
Dalam beberapa kasus, plasmapheresis juga dapat dilakukan, untuk menghilangkan residu metabolit reaktif obat dan antibodi yang dapat menjadi penyebab pemicu sindrom Stevens-Johnson.
Bagaimanapun, perawatan yang paling cocok untuk setiap pasien akan ditentukan oleh dokter berdasarkan kondisi yang sama dan berdasarkan tahap di mana sindrom Stevens-Johnson saat didiagnosis.



-cos-esami-e-terapia.jpg)